Il fegato oggi va in macchina, ecco cos’è e perché è così importante la tecnica di perfusione d’organo
di Renato Romagnoli e Damiano Patrono*
Negli ultimi anni, la letteratura trapiantologica ha accolto un sempre crescente numero di pubblicazioni sull’uso delle macchine da perfusione d’organo. Macchine, per l’appunto, che servono a preservare gli organi al di fuori del corpo umano, una necessità imprescindibile per poter realizzare un trapianto. Far sì che l’organo da trapiantare, dopo esser stato prelevato dal donatore, arrivi “vivo” nel ricevente. Al lettore di queste righe cercheremo di raccontare cosa sono, a cosa servono, come funzionano e perché si usano, terminando con una visione di quelli che potrebbero essere gli scenari futuri per il loro utilizzo.
Il problema della preservazione degli organi è stato centrale fin dagli albori della trapiantologia epatica e non solo. Nel nostro immaginario il concetto stesso di trapianto è associato ad un medico che sale su un aereo portando un box frigo contenente un organo avvolto nel ghiaccio sterile. Ebbene: molti sarebbero sorpresi dal fatto che il concetto di preservare gli organi raffreddandoli è stata una conquista faticosa, arrivata al termine di un percorso accidentato costellato di tentativi infruttuosi e progressi inaspettati. Tentativi tra cui si annovera la costruzione di macchine che potessero preservare il fegato ricreando, all’esterno del corpo umano, delle condizioni simili a quelle in cui l’organo si trova in vivo. Idea semplice, ma di difficilissima realizzazione. Le immagini d’epoca delle macchine concepite negli anni ‘60, epoca pionieristica della trapiantologia, lasciano a bocca aperta (Figura 1). Dispositivi ingombranti, estremamente pesanti e difficili da trasportare, come anche da utilizzare. Non sorprende che, malgrado alcuni risultati incoraggianti, questa tecnologia sia stata rimpiazzata dalla più pratica preservazione statica ipotermica, ovvero “con organo fermo e al freddo”. La possibilità di preservare degli organi per alcune ore in modo soddisfacente raffreddandoli dopo averli immersi in una soluzione di preservazione ghiacciata è stata una delle innovazioni che ha permesso, dalla fine degli anni ‘80, l’espansione esponenziale dell’attività trapiantologica nel mondo e costituisce ancora oggi il metodo di preservazione più diffuso.
Ma allora: perché le macchine da perfusione oggi? In breve, perché è cambiato tutto il resto! Sono passati meno di 60 anni dai primi trapianti epatici, un tempo molto breve per la medicina, ma il nostro mondo – non solo trapiantologico – è cambiato radicalmente. La diffusione e il successo dei trapianti si sono associati con un aumento delle indicazioni e dei pazienti bisognosi di un organo, creando un divario crescente e incolmabile tra i pazienti in lista d’attesa e gli organi disponibili. La risposta è stata il tentativo spasmodico di aumentare il numero di organi disponibili, in particolare lavorando sulla donazione ed andando ad attingere a categorie di donatori i cui organi, associati ad un rischio più elevato di malfunzionamento, sono definiti “subottimali”. Se si associa questo all’invecchiamento della popolazione e alla diffusione di malattie quali l’ipertensione arteriosa, il diabete e l’obesità (che condizionano negativamente la qualità degli organi), si ottiene uno scenario in cui, nel tentativo di soddisfare una domanda sempre crescente, dobbiamo fare i conti con una risorsa sempre più limitata e di utilizzo più rischioso. Una situazione che ha messo a nudo i limiti della preservazione statica ipotermica. Per fortuna, come scrisse Albert Einstein, “nel mezzo delle difficoltà nascono le opportunità”, e in questo scenario va inquadrato il rinnovato interesse verso le macchine da perfusione d’organo. Nel prossimo paragrafo dettaglieremo meglio alcuni aspetti del loro funzionamento, ma l’idea di fondo, il primum movens che ha ispirato gli ultimi 20 anni di ricerca sull’argomento, è l’idea che queste macchine possano preservare gli organi meglio della semplice ipotermia.
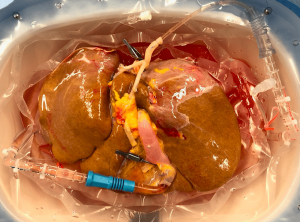
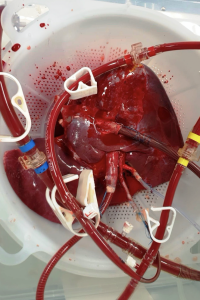
Cosa sono, dunque? Schematizzando al massimo, si tratta di macchine in cui l’organo viene alloggiato sterilmente, con dei tubi connessi alle arterie e alle vene dell’organo stesso. Questi tubi vengono collegati a un serbatoio contenente un liquido che viene fatto circolare e ricircolare all’interno dell’organo mediante l’utilizzo di pompe. È affascinante osservare come l’idea di fondo non sia cambiata rispetto ai dispositivi rudimentali degli albori. Le modalità di perfusione cambiano da dispositivo a dispositivo, come anche le temperature di utilizzo. Una trattazione anche solo superficiale delle differenze tra macchine e delle filosofie che le ispirano richiederebbe tempo e spazio molto superiori a queste poche righe. Molto sinteticamente, alcune macchine perfondono l’organo con soluzioni di preservazione mantenute a bassa temperatura (4 – 12°C), associando all’effetto protettivo del freddo un’ossigenazione continua (Figura 2), mentre altre perfondono il fegato con sangue ossigenato e sotanze nutritive, mirando a ricreare un ambiente simil-fisiologico a 37°C (Figura 3). Rispetto ai primi quasi arcaici dispositivi, i miglioramenti tecnologici hanno portato allo sviluppo di macchine infinitamente più evolute, che in alcuni casi, basandosi su algoritmi complessi, possono “prendersi cura” di un organo in modo totalmente autonomo, sgravando l’operatore dalla necessità di interagire continuamente con la macchina. Sembra il futuro, ma è il presente. Il presente di organi che possono essere preservati efficacemente per più di 12 ore o addirittura per più giorni, di macchine che si collegano al vostro smartphone permettendovi di monitorare i parametri dell’organo mentre lo state trasportando nel bagagliaio di un’autovettura, ma soprattutto di organi che solo qualche hanno fa non si sarebbero potuti utilizzare e che vengono oggi trapiantati con successo. Di persone malate che, grazie a questa tecnologia, hanno potuto beneficiare di un trapianto salva-vita.
Quantificare il reale vantaggio apportato dall’introduzione di questa tecnologia è opera difficoltosa e che richiede il giusto rigore. Occorre capire se e quando i costi connessi con l’utilizzo di queste macchine sono giustificati. La letteratura si sta arricchendo rapidamente di studi che supportano l’utilizzo di questi dispositivi in svariati ambiti, ma molte domande rimangono ancora aperte. Del resto, per dimostrare un miglioramento di una terapia come i trapianti, già caratterizzata da un alto tasso di successo, servono grandi numeri, che per definizione richiedono tempo.
Nel nostro Centro Trapianti, dopo un’iniziale esperienza nel 2016, l’utilizzo di questi dispositivi è diventato routinario a partire dalla fine dell’anno 2017. Oggi, semplicemente, non concepiremmo neanche l’eventualità di doverne fare a meno quando abbiamo nelle nostre mani un fegato “a rischio” di non-funzione post-trapianto. Se i nostri dati sono già stati e saranno oggetto di pubblicazioni scientifiche, la nostra storia e la nostra percezione sull’utilizzo di questi dispositivi è fatta di organi “recuperati” e trapiantati con successo (ivi inclusi quelli provenienti da donatori la cui morte viene accertata con criteri cardiocircolatori), di anatomo-patologi che, un po’ sorpresi, ci dicono che non vedono più sulle biopsie epatiche post-trapianto i gravi danni da ischemia-riperfusione che vedevano solo poco tempo fa, di organi preservati con successo per quasi 24 ore per darci l’opportunità di eseguire tre trapianti in una giornata. Di facce stanche, ma soddisfatte. La percezione è quella di spingere, caso dopo caso, i limiti sempre un po’ più in là. Sia chiaro: gli aneddoti non sono scienza, e non abbiamo la pretesa che lo siano. Però le percezioni sono supportate da numeri che ci parlano di pazienti trapiantati con meno complicanze, di una sopravvivenza d’organo migliorata e di meno pazienti che hanno bisogno di essere ritrapiantati a causa di una grave disfunzione del primo trapianto, a tal punto che pensare di valutare in modo oggettivo l’efficacia di queste macchine tornando a utilizzare in alcune situazioni “a rischio” la preservazione statica a freddo non sarebbe eticamente accettabile.
Da ultimo, l’orizzonte di possibilità offerto da questa tecnologia è vasto e luminoso. La possibilità di preservare un organo funzionante al di fuori del corpo umano per un tempo prolungato ha numerose applicazioni, non solo in ambito trapiantologico. In primis, già oggi le macchine offrono la possibilità di valutare la funzionalità del fegato prima di trapiantarlo, riducendo i rischi per il ricevente. In futuro, è verosimile che organi “subottimali” potranno essere trattati per migliorarne la qualità e renderli trapiantabili con maggior sicurezza e migliori esiti. Il tempo trascorso fuori dal corpo umano, fino ad oggi visto come un “tunnel” oscuro da cui cercare di uscire nel minor tempo possibile, diventerà una finestra utile a eradicare eventuali infezioni, somministrare terapie (ad esempio farmaci o cellule staminali) e “ricondizionare” l’organo allo scopo di migliorarne la funzionalità una volta trapiantato.
Oltre all’ambito trapiantologico, vi sono numerose potenziali applicazioni in ambito oncologico, come ad esempio la somministrazione ex vivo di farmaci chemioterapici ad alte dosi, evitando la tossicità sisitemica nel paziente. Un’applicazione affascinante sarebbe utilizzare un fegato perfuso ex vivo, anche non umano, per sostituire la funzionalità epatica di un paziente in attesa di trapianto per insufficienza epatica severa. Una sorta di “dialisi epatica” che, malgrado numerosi tentativi, fino ad oggi non è mai stata efficacemente sviluppata. E questi sono solo alcuni dei potenziali utilizzi…
La nostra sensazione è quella di vivere in un periodo storico estremamente stimolante e affascinante. Il cambio di paradigma nel campo della preservazione degli organi portato dalle macchine da perfusione rappresenta probabilmente, insieme all’introduzione dei farmaci antivirali contro l’epatite C, l’innovazione più significativa in ambito trapiantologico epatico degli ultimi trent’anni. L’auspicio è che questa tecnologia, che presenta sicuramente ampi margini di miglioramento e sviluppo, diventi sempre più accessibile e diffusa. In ogni caso, un ritorno al passato pare improbabile. La strada è davanti a noi. Non resta che percorrerla, con il rigore scientifico e l’indispensabile entusiasmo di sempre.
(Centro Trapianto Fegato – Presidio Ospedaliero Molinette
AOU Città della Salute e della Scienza di Torino)